| JLAR 1999
|
|
Sommaire
|
| Vie professionnelle | ASSURANCE QUALITE EN ANESTHESIE | |
Auteurs : J. MARTY
Service d'Anesthťsie-Rťanimation, HŰpital Beaujon, Universitť Paris VII, 92110 Clichy, France
Rťsumť
A l'instar des autres systŤmes de production, les organisations de santť doivent rťpondre aux impťratifs de qualitť (1). Actuellement, l'activitť mťdicale n'est ťvaluťe qu'en termes quantitatifs et encore d'une faÁon trŤs sommaire. Ce type d'analyse permet certes des comparaisons d'utilisation des ressources pour une productivitť donnťe (ratio activitť/dťpenses, ratio activitť/ressources humaines) mais l'absence d'ťlťment qualitatif est prťjudiciable aux malades et aux acteurs du systŤme de soins, en particulier dans le contexte actuel de maÓtrise des dťpenses car il est normal de valoriser la qualitť et pas seulement la quantitť. Les contraintes ťconomiques mais aussi les exigences lťgitimes des consommateurs du systŤme de soins vis ŗ vis de la sťcuritť, du risque iatrogŤne, des rťsultats thťrapeutiques et de l'humanisation de la prise en charge ont rendu nťcessaire l'ťvaluation des pratiques et de la qualitť des soins. Pourtant, mÍme si la loi du 31/07/1991 portant rťforme hospitaliŤre ťvoque la politique d'ťvaluation des pratiques professionnelles et le rŰle des responsables de structure dans la gestion et l'organisation des soins dans le but de garantir la qualitť et l'efficacitť, il apparaÓt que ces dťmarches restent insuffisantes y compris dans les C H U. Parfois d'ailleurs, les responsables disent eux-mÍmes que l'ťvaluation est inutile puisque la rťputation suffit d'identifier les bonnes structures. Cependant la complexitť du systŤme de soins n'est plus compatible avec une approche empirique du problŤme. Les structures d'anesthťsie rťanimation n'ťchappent pas ŗ cet impťratif mÍme si notre spťcialitť contrairement ŗ d'autres, s'est dťjŗ dotťe de recommandations, standards de soins et procťdures rťglementaires visant ŗ rťduire les faiblesses structurelles et organisationnelles impliquťes dans les accidents d'anesthťsie. L'enquÍte I N S E R M rťalisťe ŗ la fin des annťes 70, a tťmoignť de l'intťrÍt de la spťcialitť pour l'analyse de ses complications (2). Cependant, sur un plan mťthodologique, il ne faut pas limiter une dťmarche visant ŗ ťvaluer puis ŗ optimiser la qualitť des soins ŗ l'analyse des complications, d'autant plus que la faible incidence de celles-ci rend leur surveillance difficile. Une approche plus positive de la qualitť des soins que la simple identification des anomalies, doit Ítre appliquťe au systŤme de santť comme cela se passe dans le domaine industriel. La mťconnaissance de la mťthode ŗ employer est souvent l'obstacle ŗ la mise en pratique de l'ťvaluation de la qualitť des soins car la motivation est souvent prťsente. Dans cette revue nous envisagerons les principes gťnťraux de la mťthode ŗ utiliser puis les ťlťments permettant de choisir les indicateurs pertinents en anesthťsie rťanimation. La promotion de la qualitť de nos soins est un ťlťment ťvident de la valorisation de notre spťcialitť.
1. Dťfinitions
Dans une structure de soins la qualitť s'applique donc ŗ tous les utilisateurs :
. les tutelles et l'administration en utilisant de faÁon optimale les ressources humaines
et matťrielles pour un rťsultat donnť,
. les services demandeurs en optimisant l'organisation de l'articulation avec les autres
structures de soin,
. les membres du service en obtenant des conditions de travail optimales,
. les patients en dťlivrant une prestation de soins atteignant le niveau optimal en
termes de sťcuritť, efficacitť, accessibilitť et adťquation compatibles avec l'ťtat
actuel des connaissances mťdicales.
- L'assurance de la qualitť : l'ensemble des actions prťťtablies et systťmatiques
nťcessaires pour donner la confiance appropriťe en ce qu'un produit ou service satisfera
aux exigences donnťes relatives ŗ la qualitť".
Cette dťfinition va au-delŗ du simple contrŰle de la qualitť visant ŗ dťtecter les
dťfauts de production (problŤmes dans la dťlivrance des soins). Elle intŤgre un
processus dynamique visant en permanence ŗ ťvaluer la qualitť de la production et ŗ
appliquer les mesures correctives ŗ optimiser le rťsultat.
Par analogie, l'ťvaluation de la qualitť des soins est le processus permettant ŗ la
fois de mesurer de faÁon continue le niveau de soins et d'entreprendre les corrections
nťcessaires ŗ leur amťlioration.
- Le processus est l'ensemble des ťlťments d'une opťration effectuťe par les acteurs
du systŤme de soin pour produire une action de soin. Ceci correspond par exemple ŗ la
pose d'un cathťter central, ŗ l'accueil d'un opťrť, ŗ la consultation d'anesthťsie,
etc La description prťcise du processus ťtape par tape avec la dťfinition du rŰle de
chacun est indispensable ŗ l'analyse d'ťventuelles anomalies ou dťviations de
l'indicateur ťvaluant le produit rťsultant du processus.
2. Principes gťnťraux de la mťthode
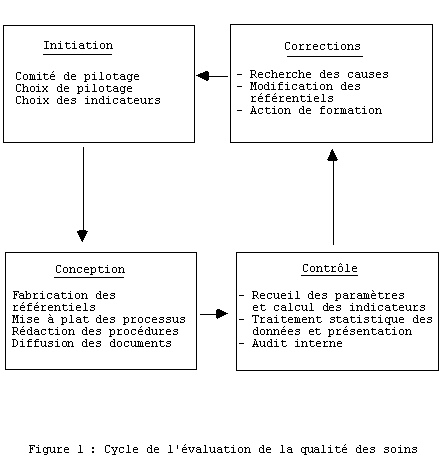
La mťthode consiste ŗ crťer un cycle d'amťlioration permanente de la production en utilisant les techniques d'ťvaluation, d'audit interne et de participation des personnels du service ŗ la conception des processus et des mesures correctives visant ŗ rťgler les problŤmes et ŗ rťduire la variabilitť de la production (1). Le cycle comporte quatre ťtapes (figure 1).
La premiŤre ťtape consiste ŗ dťfinir les thŤmes en fonction des problŤmes constatťs et des objectifs de soins et ŗ choisir les indicateurs permettant d'ťvaluer la production.
La deuxiŤme ťtape consiste ŗ dťfinir les rťfťrentiels de procťdure ou d'actions
thťrapeutiques devant Ítre utilisťs pour atteindre ces objectifs. La troisiŤme ťtape
consiste ŗ ťvaluer le rťsultat par le recueil continu de l'information et l'analyse de
l'ťvolution des indicateurs mesurant le rťsultat de la production. La quatriŤme ťtape
correspond ŗ la mise en route des mesures correctives et l'ťvaluation de leur
efficacitť.
Cette dťmarche gťnťrale doit Ítre distinguťe de la simple ťvaluation dans la mesure
o elle suppose une identification prťalable des objectifs et une participation de
fait de tous les intervenants dans le schťma.
Ce dernier point est un ťlťment clť dans la mesure oý il traduit la volontť du
service de mettre en place la dťmarche qualitť. Il s'agit de montrer que c'est une
orientation essentielle du projet de service. Il faut instituer une authentique
"culture" de la qualitť marquťe par l'expression permanente de la recherche de
la qualitť des soins dans les actions quotidiennes et dans la stratťgie de formation des
personnels. L'intťrÍt de la dťmarche doit Ítre clairement perÁu avant d'entreprendre
la suite du programme.
L'engagement du responsable de service est donc essentiel. Il doit Ítre convaincu de la place de cette mťthode en tant qu'outil de gestion. La sensibilisation des membres du service et leur formation ŗ l'ťvaluation et l'analyse des procťdures est un prť requis obligatoire. Il permet de comprendre qu'on amťliore sa performance en se connaissant mieux (connais toi toi-mÍme).
- La premiŤre ťtape consiste donc ŗ retenir les thŤmes qui feront l'objet de la dťmarche.
L'identification des thŤmes dťpend des anomalies constatťes. Plusieurs sources peuvent Ítre utilisťes pour recenser les thŤmes : sollicitation auprŤs du personnel ŗ l'occasion de rťunions de services, analyse des dysfonctionnements lors des staffs et des revues de dossiers, requÍtes adressťes au responsable de service, recueil systťmatique des incidents ou accidents. Bien entendu, le choix des thŤmes est aussi dťpendant des axes stratťgiques du projet de service et de ses objectifs de soins. Il est opportun que les thŤmes retenus couvrent ŗ la fois l'organisation du service, les conditions de travail mais aussi la qualitť de la production de soins. Pour chacun d'eux il convient dŤs cette ťtape de dťterminer les paramŤtres qui permettront de mesurer les performances du systŤme et les indicateurs qui la caractťriseront. La constitution d'un groupe de pilotage de la politique de qualitť composť de volontaires motivťs est considťrťe comme dťcisive dans la rťussite de l'entreprise (3). Ce comitť sectionnera les thŤmes, ťtablira un calendrier de travail, organisera l'ensemble du projet et assurera sa pťrennitť.
- La deuxiŤme ťtape consiste ŗ analyser et comprendre les mťcanismes impliquťs dans les processus correspondants aux diffťrents thŤmes retenus. Un groupe de travail spťcifique doit Ítre dťsignť pour chacun des thŤmes. Le processus doit Ítre dťcomposť complŤtement en autant de sous processus et d'activitťs ťlťmentaires qu'il est nťcessaire pour avoir la maÓtrise de chacun des composants. La fabrication de diagrammes cause effet (figure 2) en arborescence ou de logigrammes, dťcrivant tous les facteurs (patient, personnel, ťquipement, rťglement) impliquťs dans le dťroulement d'un processus permet de faciliter l'analyse d'ťventuels dysfonctionnements et de mettre en ťvidence des causes non ťvidentes a priori. La description sťquentielle des diffťrentes ťtapes du processus permet aussi cette analyse. Un diagramme de Pareto permet de classer par ordre dťcroissant les causes de dysfonctionnement (20 % des causes sont responsables de 80 % des effets). Les actions seront centrťes sur les causes principales (1). L'analyse des modes de dťfaillance potentiels et leurs mťcanismes contribue aussi ŗ prťciser les ťtapes du processus. Enfin, une attention particuliŤre devra Ítre apportťe aux processus impliquant des interfaces avec d'autres services (ce qui est tout particuliŤrement le cas en anesthťsie rťanimation).AprŤs la mise ŗ plat du processus, il est nťcessaire d'ťlaborer le rťfťrentiel adťquat. Celui-ci sera compatible avec les objectifs du service et visera ŗ rťduire les anomalies. Pour cela il convient de rťdiger des procťdures. La procťdure spťcifie : le domaine d'application de l'activitť, ce qui doit Ítre fait, qui doit le faire, quand, o et comment ceci doit Ítre fait, quels matťriels et documents doivent Ítre utilisťs. La rťdaction de la procťdure se fait toujours selon un modŤle comprenant : son objet, le rŰle de chacun, le matťriel utilisť, la description sťquentielle du processus, les bases documentaires ayant servis ŗ …tablir la rťfťrence et les membres du groupe de travail. L'ťlaboration de la procťdure au sein d'un groupe de travail composť de volontaires reprťsentatifs des divers intervenants impliquťs dans le processus concernť est un ťlťment important de la validitť du nouveau rťfťrentiel (3). Son caractŤre opťrationnel suppose que la concertation et la participation soient respectťes dans sa validation. Un test de faisabilitť et le recueil des commentaires des utilisateurs potentiels sont des ťlťments importants de l'acceptabilitť. Le document est alors validť par le comitť de pilotage de la politique qualitť. Il doit ensuite Ítre diffusť ŗ tous les membres du service et expliquť au cours de rťunions d'informations et de prťsentation de la procťdure. Par ailleurs, tout nouvel arrivant dans le service doit Ítre informť de la procťdure. Il est indispensable dŤs cette …tape de fabrication du rťfťrentiel, de prťciser les paramŤtres de mesure et indicateurs de rťsultats.
- La troisiŤme …tape consiste ŗ recueillir les rťsultats servant
ŗ mesurer la performance du systŤme. Le plus commode est la fabrication d'un diagramme
permettant de suivre l'ťvolution d'un indicateur tirť des paramŤtres de mesure.
L'indicateur doit Ítre simple et reproductible. La reprťsentation en fonction du temps
(figure 3) de l'indicateur permet de piloter facilement le processus. La valeur de
l'indicateur doit Ítre comprise dans des limites fixťes a priori (4). Des traitements
statistiques plus complexes peuvent Ítre utilisťs. En pratique, la variation excessive
de l'indicateur permet de dťtecter une anomalie et de rechercher la ou les causes. Il est
ainsi possible de disposer rťguliŤrement de tableaux de bord regroupant les indicateurs
choisis pour suivre les thŤmes identifiťs par le comitť de pilotage.
A cotť de cette modalitť de surveillance continue, il est nťcessaire pour surveiller la
performance de certains ťlťments du systŤme d'utiliser une dťmarche de type audit
interne. La mťthode a ťtť dťcrite de faÁon dťtaillťe dans le document rťalisť par
l'A N D E M sur l'audit clinique (5) dťfini comme ťtant "une mťthode d'ťvaluation
qui permet ŗ l'aide de critŤres dťterminťs de comparer les pratiques de soins ŗ des
rťfťrences admises en vue de mesurer la qualitť de ces pratiques et des rťsultats de
soins avec l'objectif de les amťliorer". Par extension la "rťfťrence
admise" peut correspondre au rťfťrentiel fabriquť dans le service.
Schťmatiquement, il faut dťfinir le champ de l'audit, la grille permettant de collecter
l'information et la pťriode de recueil. Ensuite l'audit est effectuť et les rťsultats
sont rťsumťs dans un rapport permettant de rťpondre aux questions identifiťes dans
l'objectif de l'audit.
A cŰtť des tableaux de bord et de la procťdure d'audit, le comitť de pilotage doit
ťvaluer la satisfaction des utilisateurs du systŤme par l'analyse des rťclamations et
par des enquÍtes de satisfaction. Avec tous ces ťlťments le comitť de pilotage peut
identifier les anomalies, les variations dans la production de soins, et tenter
d'identifier les causes.
- La quatriŤme …tape correspond ŗ la mise en route des mesures
correctives visant ŗ amťliorer les rťsultats. Il est important de diffuser les
rťsultats ŗ l'ensemble des intervenants avec l'identification des anomalies avant de
proposer les actions de correction.
Celles-ci consistent en l'ťlaboration de nouveaux rťfťrentiels, un renforcement de la
formation dans les domaines concernťs par les anomalies identifiťes et la mise en place
de procťdures organisationnelles plus adaptťes ŗ la concrťtisation des objectifs.
Au total, l'ťvaluation et l'amťlioration de la qualitť des soins nťcessitent la mise en place d'une organisation spťcifique. Son succŤs et sa pťrennitť sont liťs ŗ l'implication du responsable du service dans la dťmarche qui de toute faÁon est un outil de gestion trŤs efficace car il implique tous les membres du service dans l'amťlioration de la prestation, de l'organisation et des conditions de travail.
3. Qualitť des soins en anesthťsie-rťanimation
La mise en œuvre d'un programme d'ťvaluation de la qualitť des soins suppose que le service ait acquis la culture de l'ťvaluation et dispose des ťlťments d'information lui permettant de connaÓtre son activitť. Il est en effet indispensable d'identifier et de mesurer ce que l'on fait avant de savoir si on le fait correctement.
3.1. Indicateurs de qualitť des soins en anesthťsie rťanimation
L'identification prťcise des thŤmes permettant de dťfinir ce qu'est la
qualitť des soins en anesthťsie rťanimation n'est pas une chose aisťe compte tenu des
spťcificitťs de notre spťcialitť. L'anesthťsie en tant que telle n'est pas une action
thťrapeutique mais seulement une action permissive d'autres actes. De fait les enquÍtes
ťpidťmiologiques entreprises dans ce domaine n'ont cernť que les complications et
accidents d'anesthťsie. La frťquence des complications est certainement un indicateur
pertinent mais il importe de dťfinir prťcisťment ce que l'on entend par complication.
Il s'agit bien entendu des dťcŤs, des ťvťnements pathologiques qui prolongent la
durťe d'hospitalisation ou qui amŤnent ŗ un sťjour en rťanimation et des ťvťnements
qui sont responsables de sťquelles. Schťmatiquement on pourrait considťrer que les
complications reprťsentent les motifs amenant le cas ťchťant ŗ des actions
mťdico-lťgales. Cependant, si on excepte les lťsions dentaires qui peuvent Ítre
analysťes spťcifiquement, les autres accidents ou complications sont rares. Il est donc
trŤs difficile d'ťvaluer dans un seul hŰpital l'ťvolution dans le temps de ce
paramŤtre. Pourtant, il est indispensable que le dossier de chaque accident fasse l'objet
d'une analyse prťcise pour identifier le ou les sources, afin d'y remťdier. Le plus
souvent un facteur humain est identifiť mais des modifications structurelles ou
organisationnelles peuvent y remťdier (6,7,8). Pour augmenter la sensibilitť et
permettre un pilotage statistique crťdible des indicateurs d'ťvťnements intermťdiaires
sont proposťs. De nombreux ťvťnements pathologiques peuvent Ítre utilisťs dans ce
but, tout particuliŤrement ceux qui sont impliquťs dans la survenue des complications.
Il en est ainsi des anomalies de la pression artťrielle, de la frťquence ou du rythme
cardiaque, qui justifient une action thťrapeutique. De mÍme, une hypoxťmie, une
hypercapnie, un bronchospasme sont des ťvťnements intermťdiaires potentiellement
prťcurseurs d'anomalies plus graves. Tous ces indicateurs doivent faire l'objet d'ťtudes
de validation, mais leur usage est recommandť pour optimiser le recueil de l'information.
Ils sont dťjŗ utilisťs dans certaines structures. Pourtant mÍme si l'analyse des
complications est un ťlťment indispensable de la qualitť des soins pour l'anesthťsie
considťrťe comme un acte permissif, il faut pour valoriser davantage notre rŰle mettre
en ťvidence les impacts positifs (valeur ajoutťe) de nos actions de soins. Il serait
regrettable de limiter notre ambition de qualitť ŗ la rťduction de complications
devenues rares. Ainsi l'optimisation du traitement de la douleur, la rťduction de
l'anxiťtť prť opťratoire, la satisfaction du patient, sont des indicateurs
"positifs" de la qualitť des soins. De mÍme, des indicateurs sont utilisables
pour apprťcier la qualitť de l'offre de soins (taux de pťridurale pour les
accouchements, taux de consultation d'anesthťsie ŗ distance de l'acte prťvu, taux de
rťalisation des programmes d'auto transfusion programmťe, taux de prescription d'examens
prť opťratoires personnalisťs). D'autres indicateurs enfin peuvent Ítre proposťs pour
tester l'organisation et la performance de la structure concernťe (dťlais d'attente au
bloc opťratoire, caractŤre complet ou non du dossier d'anesthťsie, stratťgie
d'analgťsie prťdťterminťe, coŻt de la production, qualitť de la tenue du dossier
mťdical). La pratique d'audits permet de vťrifier l'adťquation des pratiques avec les
rťfťrentiels.
Actuellement, la rťflexion est la suivante pour la S F A R
- Indicateur de qualitť. L'identification prťcise des thŤmes, dťfinissant la qualitť
des soins en anesthťsie rťanimation, n'est pas simple compte tenu des spťcificitťs et
de la diversitť de notre spťcialitť. Ceci doit s'intťgrer dans la mise en place d'une
dťmarche qualitť dont les principes gťnťraux commencent ŗ Ítre connus des ťquipes
de soins. La frťquence des complications est certainement un indicateur pertinent mais il
importe de les dťfinir clairement. Il s'agit bien entendu des dťcŤs, ťvťnements
pathologiques qui prolongent la durťe d'hospitalisation ou qui amŤnent ŗ un sťjour en
rťanimation ou qui sont responsables de sťquelles. Pour augmenter la sensibilitť de la
mesure il semble intťressant d'utiliser les indicateurs d'ťvťnements intermťdiaires.
Pourtant, mÍme si l'analyse des complications est un ťlťment indispensable de la
qualitť des soins, il faut valoriser d'avantage notre rŰle en utilisant des indicateurs
de "valeur ajoutťe". Ainsi, l'optimisation du traitement de la douleur, la
rťduction de l'anxiťtť prťopťratoire, la satisfaction du patient sont des ťlťments
"positifs" de la qualitť des soins. D'autres indicateurs peuvent Ítre
proposťs pour apprťcier la qualitť de l'offre de soins (taux de pťridurales pour les
accouchements, taux de consultations d'anesthťsie ŗ distance de l'acte prťvu, taux de
rťalisation des programmes auto transfusion, taux de prescriptions d'examens
prťopťratoires personnalisťs). D'autres indicateurs enfin, permettent de tester
l'organisation et la performance de la structure (dťlai d'attente au bloc opťratoire,
caractŤre complet ou non du dossier d'anesthťsie, stratťgie d'analgťsie
prťdťterminťe, protocole thťrapeutique conforme aux diverses confťrences de
consensus, rťdaction de procťdures de soins). Le caractŤre optimal de l'utilisation des
ressources humaines (taux d'occupation quotidien des blocs opťratoires) et budgťtaires
(coŻt de la production gr‚ce ŗ une comptabilitť analytique) sont des ťlťments
complťmentaires pour juger de la qualitť. Pour la rťanimation, les indicateurs de
rťsultats peuvent Ítre la mortalitť par groupe homogŤne de malade ou par classe de
score de gravitť, mais ťgalement le taux d'infections nosocomiales dans le service.
L'organisation et l'offre de soins peuvent Ítre apprťciťes par la qualitť de la tenue
du dossier mťdical et l'existence de stratťgies de soins rťdigťes sous forme de
procťdures. La mesure de la qualitť des soins et l'adťquation des structures aux normes
et recommandations seront logiquement utilisťes pour l'accrťditation.
Rťfťrences
1- Dťlťgation ŗ l'ťvaluation mťdicale, Direction de la prospective et de
l'information mťdicale. Guide pour la mise en place d'une dťmarche qualitť ŗ
l'hŰpital. Dťlťgation ŗ la Formation et ŗ la Communication, Assistance Publique
HŰpitaux de Paris, Paris 1995
2- Hatton F, Tiret L, Manjol L, N'Doye P, Vourc'h G, Desmonts JM. EnquÍte
ťpidťmiologique sur les anesthťsies. Ann Fr Anesth Rťanim 1983;2:333-385
3- Agence Nationale pour le Dťveloppement de l'Evaluation Mťdicale. Les recommandations
pour la pratique clinique. Guide pour leur ťlaboration, Paris 1993
4- Lagasse RS, Steinberg ES, Katz RI, Saubermann AJ. Defining quality of perioperative
care by statistical process control of adverse outcomes. Anesthesiology 1995;82:1181-1188
5- Agence Nationale pour le Dťveloppement de l'Evaluation mťdicale. L'ťvaluation des
pratiques professionnelles dans les ťtablissements de soins. L'audit clinique, Paris 1994
6- Cooper JB, Newbower RS, Long CD, McPeek B. Preventable anesthesia mishaps : a study of
human factors. Anesthesiology 1978;49:399-406
7- Gaba DM, Howard SK, Jump B. Production pressure in the work environment California
anesthesiologists' attitudes and experiences. Anesthesiology 1994;81:488-500
8- Weinger MB, Englund CE, Ergonomic and human factors affecting anesthetic vigilance and
monitoring performance in the operating room environment. Anesthesiology 1990;73:995-1021

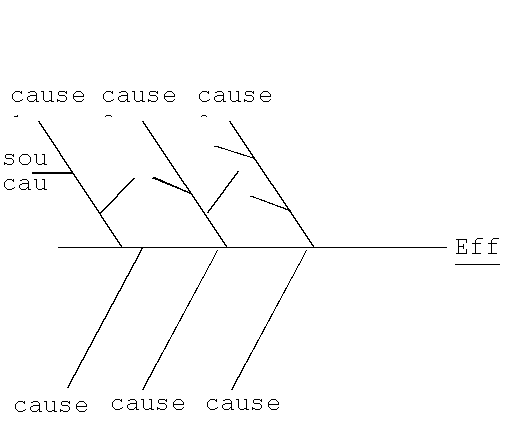
6 causes principales sont identifiťes sur ce diagramme. Chaque cause principale peut Ítre dťcomposťe en sous-causes
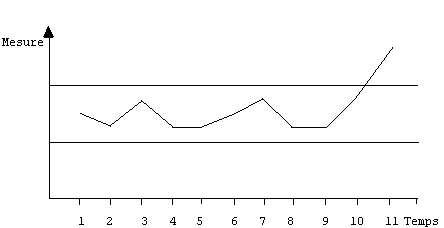
du temps avec les limites de tolťrance. Le point 11 est en dehors des limites